Klinische Ethik befasst sich mit den ethischen Aspekten in der Patientenversorgung in Kliniken, im ambulanten Bereich und in Pflegeeinrichtungen.
Was hat Ethik mit Medizin, Pflege, Gesundheit, und Prävention zu tun? Es gibt immer wieder Situationen, die nicht eindeutig zu lösen sind, Fragen, die nicht so einfach mit „Ja“ oder „Nein“ zu beantworten sind. Dann geht es darum, unterschiedliche Handlungsoptionen abzuwägen – also die ethischen Verpflichtungen zu analysieren und Empfehlungen abzuwägen.
Es geht um ethisch begründete Konzepte und Empfehlungen für eine bestmögliche, patientenzentrierte Behandlung von Patientinnen und Patienten. Es geht auch um die Transparenz von Entscheidungsprozessen und das ethisch begründete Handeln von Gesundheitsfachpersonen.
Für wen ist Klinische Ethik?
Das Angebot Klinische Ethik ist ein Angebot für Mitarbeitende und Auszubildende aller Berufsgruppen der Klinik sowie für Patientinnen und Patienten, An- und Zugehörige.
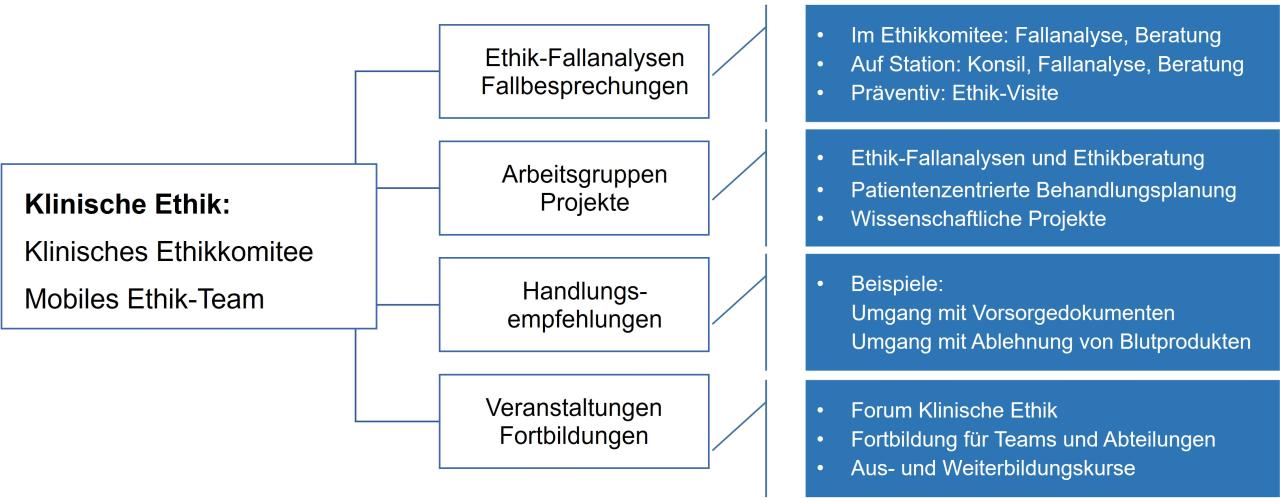
Aktuell wird Klinische Ethik durch das Klinische Ethik-Komitee (KEK), das Mobile Ethik-Team und eine Oberarztstelle vertreten.
Was sind Ziele klinischer Ethik?
Das Ziel ist ein kompetenter Umgang mit ethischen Herausforderungen in der Patientenversorgung und der klinischen Arbeit. Es sollen ethisch fundierte und für alle nachvollziehbare Entscheidungsprozesse gefördert werden.
Was sind häufige ethische Themen?
Häufige stehen ethische Fragen im Zusammenhang mit Themen wie:
- Entscheidung zwischen verschiedenen Behandlungsmöglichkeiten, die jeweils unterschiedliche Vor- und Nachteile haben
- Therapieentscheidungen bei nichtheilbarer Erkrankung
- Entscheidungen über die Fortsetzung von oder den Verzicht auf lebenserhaltende Maßnahmen
- Entscheidungen für nichteinwilligungsfähige Patientinnen oder Patienten
- Umgang mit Zwang in Medizin und Pflege
- Information und Einwilligung von Minderjährigen
- Behandlungsentscheidungen bei nichteinwilligungsfähigen Patienten
- Pränataldiagnostik und Schwangerschaftsspätabbruch
- Behandlung in der letzten Lebensphase
- Einsatz neuer Technologien in der klinischen Praxis
Wie erkenne ich eine ethische Frage oder einen ethischen Konflikt?
Manchmal ist es nicht einfach, ethische Fragen zu erkennen. Ethisch ist eine Frage, wenn es um das Begründen geht, also um die Fragen ‚Was sollen wir tun? Und warum?‘. Es geht um die ethisch begründete Abwägung für das bestmögliche Handeln.
Zögern Sie nicht uns zu kontaktieren – auch oder gerade im Zweifelsfall.
Wir überlegen gemeinsam, welche Schritte und Angebote für Ihre Frage am besten passen.
Was sind Beispiele für ethische Fragen von Patientinnen und Patienten sowie für Gesundheitsfachpersonen?
Beispiele sind für medizinisches und pflegerisches Personal:
- Was ist zu tun, wenn Uneinigkeit (Dissens) über das Therapieziel oder die Behandlungsoptionen besteht?
- Wie soll der Einsatz invasiver Diagnostik oder Therapie bei Menschen mit schweren komplexen und/oder fortgeschrittenen Erkrankungen entschieden werden?
- Was ist zu tun, wenn einwilligungsfähige Minderjährige andere Behandlungswünsche äußern als ihre Eltern?
- Wann ist eine Patientenverfügung gültig?
- Wie soll entschieden werden, wenn die Patientin nicht einwilligungsfähig ist und Uneinigkeit über den mutmaßlichen Willen besteht?
- Wann darf Zwang ausgeübt werden, um eine diagnostische oder therapeutische Maßnahme durchzuführen?
Beispiele sind für Patienten und Patientinnen sowie Angehörige:
- Was kann ich tun, wenn ich unsicher bin, wie ich entscheiden soll oder wenn ich nicht sicher bin, ob ich mit der Therapieempfehlung einverstanden bin?
- Darf eine Maßnahme gegen meinen Willen durchgeführt werden?
- Was ist, wenn ich den Eindruck habe, dass ich nicht richtig verstanden worden bin?
- Wer entscheidet für mich, wenn ich mich nicht selbst äußern kann?
- Wann dürfen Fachpersonen die Schweigepflicht brechen?
- Wie kann ich sichergehen, dass dem Wunsch meines Angehörigen entsprochen wird?
KEK-Geschäftsstelle:
Die Angebote können von Mitarbeitenden aller Berufsgruppen der Klinik aus allen Bereichen, von Patientnnen und Patienten sowie von Angehörigen und Bevollmächtigten genutzt werden. Sie können uns per Telefon oder E-Mail erreichen. Alle an der Ethik-Fallanalyse Beteiligten unterliegen der Schweigepflicht.
Wir bitten die Teilnehmenden, den optionalen Feedbackbogen zu nutzen. Anregungen und Wünsche sind jederzeit willkommen.
Wenn Sie Interesse haben, aktiv mitzuwirken, melden Sie sich gern persönlich, telefonisch oder per Mail!
Wir bieten:
- Als Klinisches Ethikkomitee ein Forum für die Auseinandersetzung mit ethischen Fragen am Klinikum und zur Ethik-Fallberatung
- Mit dem Mobilen Ethik-Team unter Leitung der Oberärztin für Klinische Ethik konkrete Arbeit zu ethischen Fragen als Ethik-Konsile, Ethik-Fallanalysen und Ethik-Visiten
- Die gemeinsame Arbeit an Handlungsempfehlungen und SOPs zu ethischen Themen auf Anfrage oder auf Initiative des Klinischen Ethikkomitees
- Das Forum Klinische Ethik als interdisziplinäre Fortbildungsreihe mit dem Ziel des interprofessionellen Austauschs zu ethischen Themen zwischen Mitarbeitenden aller Berufsgruppen
- Ethik-Fortbildung für Abteilungen, Stationen, Berufsgruppen und interprofessionelle Trainings
Wenn sich Ärztinnen, Pflegende oder andere Teammitglieder, Patientinnen und Patienten oder Angehörige an das Ethik-Team wenden, gibt es abhängig von der Fragestellung verschiedene Möglichkeiten:
- Ethik-Konsil
- Ethische Fallanalyse (auf Station oder im KEK)
- Nachbesprechungen in der Teambesprechung
- Ethik-Visite
Mit Stationsteams oder Abteilungen, die das Angebot von Ethikvisite nutzen, wird diese abhängig von Fragestellungen gemeinsam mit den Teams geplant. Unterschiedliche Modelle sind dafür adaptierbar.
Für Behandlungsentscheidungen ist es wichtig, Ziele gemeinsam im Gespräch mit den behandelnden Ärztinnen und Ärzten festzulegen. Patientinnen und Patienten haben das Recht, selbst zu bestimmen, welchen Behandlungsmaßnahmen sie zustimmen und welche sie ablehnen. Insbesondere dann, wenn Maßnahmen erheblich das weitere Leben beeinflussen, möchten Menschen sicherstellen, dass Entscheidungen ihren Werten und ihren Vorstellungen über das Leben entsprechen.
Vorausplanen und Vorsorgen bedeutet, sich im Voraus über diese Fragen auszutauschen, um sie dann besprechen zu können, wenn es notwendig ist. Das Besprechen im Voraus kann auch den Personen helfen, die gefragt werden, wenn eine Person ihre Wünsche nicht mehr klar ausdrücken kann: eingetragene Lebenspartner (sog. Ehegattennotvertretung), Vorsorgebevollmächtigte, gesetzliche Betreuer).
Alle Menschen können in eine Situation kommen, in der sie nicht selbst den eigenen Willen klar ausdrücken können:
- vorübergehend: z.B. bei künstlicher Beatmung auf der Intensivstation, oder
- dauerhaft: z.B. nach schwerer Schädigung des Gehirns durch einen Unfall oder eine Krankheit.
Sie können vorsorgen, indem Sie
- Sich im Voraus austauschen über Ihre Wertvorstellungen und
- in einer Patientenverfügung persönliche Einstellungen zum Leben, zu schwerer Krankheit und ihren Behandlungszielen aufschreiben sowie
- Mit einer Vorsorgevollmacht eine oder mehrere Vertrauenspersonen bevollmächtigen, die Sie vertreten und diese Verfügung umsetzen werden.

